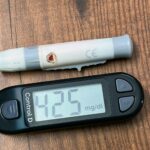
Kennen Sie das? Sie messen Ihren Blutzucker und das Gerät zeigt plötzlich einen viel zu hohen Wert an. 250 mg/dl oder mehr. Das Herz klopft schneller, Sie fühlen sich unwohl und fragen sich: Blutzucker zu hoch was tun – sofortige Maßnahmen sind jetzt gefragt. Keine Sorge – ich kenne diese Situation aus über 25 Jahren Diabetes-Alltag nur zu gut. Manchmal ist es das üppige Abendessen, manchmal ein vergessener Bolus, manchmal auch einfach Stress. Was zählt, ist die richtige Reaktion. Und die zeige ich Ihnen jetzt.
Ehrlich gesagt habe ich in meinen ersten Diabetes-Jahren oft panisch reagiert und zu viel Insulin gespritzt. Das Ergebnis? Eine Achterbahnfahrt zwischen Hyper und Hypo. Heute weiß ich, dass strukturiertes Handeln und ruhiges Abwägen viel wichtiger sind als hektischer Aktionismus. In diesem Artikel bekommen Sie einen Notfallplan, den ich selbst täglich nutze.
Wie erkenne ich einen zu hohen Blutzucker rechtzeitig?
Ein zu hoher Blutzucker zeigt sich meist durch klassische Warnsignale, die Sie nicht ignorieren sollten. Starker Durst ist dabei das häufigste Symptom – Ihr Körper versucht, den überschüssigen Zucker über den Urin auszuscheiden und braucht dafür Flüssigkeit.

Die typischen Anzeichen einer Hyperglykämie umfassen häufiges Wasserlassen, Müdigkeit trotz ausreichend Schlaf, verschwommenes Sehen und ein allgemeines Krankheitsgefühl. Manche Menschen berichten auch von Kopfschmerzen oder Konzentrationsschwierigkeiten. Bei mir persönlich macht sich ein hoher Wert oft durch extremen Durst und eine gewisse Gereiztheit bemerkbar. Meine Frau erkennt es manchmal schneller als ich selbst.
Ab einem Blutzuckerwert von 250 mg/dl sollten Sie auf jeden Fall aktiv werden. Kritisch wird es ab 400 mg/dl – hier besteht die Gefahr einer Ketoazidose, besonders bei Typ-1-Diabetikern. Laut einer Studie der Deutschen Diabetes Gesellschaft aus 2024 unterschätzen etwa 40 Prozent der Betroffenen die Symptome und reagieren zu spät.
Mein Tipp: Führen Sie ein kurzes Symptom-Tagebuch. Notieren Sie, wie sich hohe Werte bei Ihnen persönlich anfühlen. Das hat mir geholfen, meine individuellen Warnsignale besser zu erkennen. Im nächsten Abschnitt zeige ich Ihnen die wichtigsten Sofortmaßnahmen.
Was sind die wichtigsten Sofortmaßnahmen bei zu hohem Blutzucker?
Sofortmaßnahmen bei erhöhtem Blutzucker folgen einem klaren Stufenplan, der je nach Höhe des Wertes und Ihrer persönlichen Situation angepasst wird.
Erste Priorität ist immer die Kontrolle: Messen Sie nochmal nach, um Messfehler auszuschließen. Waschen Sie vorher die Hände – Fruchtsaft oder Schokoladenreste an den Fingern können das Ergebnis verfälschen. Kurz gesagt: Eine falsche Messung führt zu falschen Maßnahmen. Das ist mir selbst mal passiert, als ich nach dem Apfelessen gemessen hatte. Der Wert zeigte 320 mg/dl – nach dem Händewaschen waren es nur 180 mg/dl.
- Wert kontrollieren: Zweite Messung mit sauberen Händen durchführen
- Keton-Kontrolle: Bei Werten über 250 mg/dl Ketone im Urin oder Blut messen
- Korrektur-Insulin: Nach Ihrem individuellen Korrekturfaktor Insulin spritzen
- Trinken: Mindestens 500 ml Wasser innerhalb der nächsten Stunde
- Bewegung: Leichter Spaziergang (nur wenn keine Ketone vorhanden sind!)
- Kontrollmessung: Nach 2 Stunden erneut messen
⚠️ Achtung: Sport bei hohem Blutzucker mit vorhandenen Ketonen ist gefährlich und kann die Situation verschlimmern. Das habe ich am eigenen Leib erfahren, als ich trotz 280 mg/dl joggen ging – der Wert stieg auf über 350 mg/dl.
Na ja, die Insulin-Korrektur ist der wichtigste Schritt. Berechnen Sie Ihre Korrektureinheiten nach der Formel: (aktueller Wert – Zielwert) geteilt durch Ihren Korrekturfaktor. Bei mir liegt der Korrekturfaktor bei etwa 30, das heißt eine Einheit Insulin senkt meinen Blutzucker um 30 mg/dl. Ihre Werte können davon abweichen – besprechen Sie das unbedingt mit Ihrem Diabetologen.
Das Gute daran: Mit der richtigen Korrektur normalisiert sich der Wert meist innerhalb von 2-3 Stunden. Im nächsten Abschnitt erkläre ich Ihnen, warum Trinken so wichtig ist und wie viel Sie tatsächlich brauchen.
Warum ist Wassertrinken bei hohem Blutzucker so wichtig?
Wasser trinken bei erhöhtem Blutzucker ist keine optionale Maßnahme, sondern medizinisch notwendig – Ihr Körper scheidet über den Urin aktiv Zucker aus und verliert dabei große Mengen Flüssigkeit.
Der Mechanismus ist simpel: Bei Blutzuckerwerten über 180 mg/dl überschreitet der Zucker die sogenannte Nierenschwelle. Die Nieren können nicht mehr alles rückresorbieren und schwemmen den Zucker mit dem Urin aus. Dieser osmotische Effekt zieht zusätzlich Wasser aus dem Körper. Pro 100 mg/dl Blutzucker über dem Normalwert können Sie etwa 200-300 ml Flüssigkeit verlieren, laut einer Analyse der American Diabetes Association von 2025.
Ehrlich gesagt unterschätzte ich das jahrelang. Bis ich einmal mit einem Wert von 380 mg/dl und starker Dehydrierung in der Notaufnahme landete. Seitdem habe ich immer eine Wasserflasche griffbereit. Mein persönlicher Favorit ist stilles Mineralwasser – keine Kalorien, keine Kohlenhydrate, keine Probleme.
Die optimale Trinkmenge hängt von Ihrem Blutzuckerwert ab:
| Blutzuckerwert | Trinkmenge (erste Stunde) | Getränk |
|---|---|---|
| 180-250 mg/dl | 300-500 ml | Wasser, ungesüßter Tee |
| 250-350 mg/dl | 500-750 ml | Wasser mit Zitrone |
| über 350 mg/dl | 750-1000 ml | Wasser, ggf. elektrolythaltig |
Wichtig: Trinken Sie in kleinen Schlucken über die Stunde verteilt, nicht alles auf einmal. Das belastet den Magen weniger und die Flüssigkeit wird besser aufgenommen. Vermeiden Sie auf jeden Fall Fruchtsäfte, Limonaden oder gesüßte Getränke – die treiben den Blutzucker nur noch weiter nach oben.
Was viele nicht wissen: Auch Kaffee ist bei hohem Blutzucker ungünstig. Koffein kann die Insulinresistenz kurzfristig erhöhen und macht die Korrektur schwieriger. Das habe ich selbst getestet und deutliche Unterschiede gesehen. Im nächsten Abschnitt zeige ich Ihnen, wie Bewegung helfen kann – aber nur unter bestimmten Bedingungen.
Welche Rolle spielt Bewegung bei der Blutzuckersenkung?
Bewegung kann den Blutzucker senken, indem die Muskelzellen auch ohne Insulin Glukose aufnehmen – aber nur, wenn keine Ketonkörper im Spiel sind.
Der Mechanismus ist faszinierend: Bei körperlicher Aktivität steigt der Energiebedarf der Muskeln. Sie nehmen Glukose aus dem Blut auf, auch wenn wenig Insulin vorhanden ist. Das funktioniert über einen insulinunabhängigen Transportweg. Bei moderater Bewegung kann der Blutzucker dadurch um 30-50 mg/dl pro Stunde sinken, wie Studien der Deutschen Sporthochschule Köln aus 2024 zeigen.
⚠️ Achtung: Diese positive Wirkung gilt NUR, wenn keine Ketone vorhanden sind! Bei Ketonkörpern im Blut oder Urin ist Bewegung kontraproduktiv und gefährlich. Der Körper befindet sich dann im Stoffwechselnotstand und Sport würde die Ketonproduktion noch verstärken. Messen Sie also vorher immer Ihre Ketone.
Meine Erfahrung nach über 25 Jahren: Ein lockerer 15-minütiger Spaziergang nach dem Essen verhindert oft, dass der Blutzucker überhaupt kritische Werte erreicht. Bei einem Wert zwischen 180 und 250 mg/dl ohne Ketone gehe ich eine Runde um den Block. Meist sinkt der Wert dabei um 40-60 mg/dl. Einfach so.
- ⭐ Lockerer Spaziergang: 15-20 Minuten, entspanntes Tempo
- Hausarbeit: Staubsaugen, Aufräumen – moderate Aktivität
- Gartenarbeit: Unkraut jäten, Rasen mähen
- Dehnübungen: Yoga, leichtes Stretching
Vermeiden Sie bei hohem Blutzucker: Intensives Training, HIIT, schwere Gewichte, lange Ausdauerläufe. Diese Aktivitäten können Stresshormone freisetzen, die den Blutzucker paradoxerweise noch erhöhen. Das ist mir beim Krafttraining mal passiert – ich startete mit 210 mg/dl und hatte nach dem Training 280 mg/dl.
Kurz gesagt: Moderate Bewegung hilft, intensive Belastung schadet. Die Kunst liegt darin, das richtige Maß zu finden. Im nächsten Abschnitt erkläre ich Ihnen die Insulin-Korrektur im Detail.
Wie berechne ich die richtige Insulin-Korrektur?
Die Insulin-Korrektur berechnet sich aus der Differenz zwischen Ist-Wert und Ziel-Wert, geteilt durch Ihren persönlichen Korrekturfaktor – diese Formel ist der Goldstandard im Diabetes-Management.
Die Grundformel lautet: Korrektureinheiten = (aktueller Blutzucker – Zielwert) / Korrekturfaktor. Klingt kompliziert, ist aber mit einem Beispiel schnell klar. Angenommen, Ihr Blutzucker liegt bei 280 mg/dl, Ihr Zielwert ist 120 mg/dl und Ihr Korrekturfaktor beträgt 40. Dann rechnen Sie: (280 – 120) / 40 = 4 Einheiten Insulin.
Den Korrekturfaktor müssen Sie individuell mit Ihrem Diabetologen ermitteln. Er gibt an, um wie viel mg/dl eine Einheit Insulin Ihren Blutzucker senkt. Typ-1-Diabetiker haben oft einen Faktor zwischen 30 und 50, Typ-2-Diabetiker eher zwischen 50 und 100, je nach Insulinresistenz. Stand April 2026 empfehlen die aktuellen DDG-Leitlinien, den Faktor alle 3-6 Monate zu überprüfen.
Na ja, in der Praxis gibt es ein paar Stolpersteine. Der wichtigste: das noch wirksame Insulin aus vorherigen Injektionen. Wenn Sie vor zwei Stunden zum Essen gespritzt haben, wirkt ein Teil dieses Insulins noch. Die Wirkdauer von schnell wirksamem Insulin beträgt etwa 4-5 Stunden. Experten sprechen vom „Insulin on Board“ (IOB) oder aktivem Insulin.
Moderne Insulinpumpen und Apps berechnen das automatisch. Wenn Sie per Pen spritzen, müssen Sie selbst schätzen oder eine Faustregel anwenden: Nach 2 Stunden wirken noch etwa 60 Prozent, nach 3 Stunden noch 40 Prozent des gespritzten Insulins. Das hat mir selbst mal einen gefährlichen Hypo erspart – ich wollte bei 240 mg/dl korrigieren, hatte aber 2 Stunden zuvor 8 Einheiten zum Essen gespritzt. Ohne Berücksichtigung des IOB hätte ich zu viel nachkorrigiert.
| Zeit seit letzter Injektion | Noch wirksames Insulin | Korrektur anpassen |
|---|---|---|
| 0-1 Stunde | ca. 80% | Deutlich reduzieren |
| 1-2 Stunden | ca. 60% | Um Hälfte reduzieren |
| 2-3 Stunden | ca. 40% | Um ein Drittel reduzieren |
| 3-4 Stunden | ca. 20% | Leicht reduzieren |
| über 4 Stunden | minimal | Normal korrigieren |
Mein persönlicher Workaround: Ich notiere jede Injektion mit Uhrzeit in meiner Smartphone-App. So sehe ich auf einen Blick, ob noch Insulin aktiv ist. Diese Methode hat meine Korrekturen deutlich sicherer gemacht.
Bis hierhin haben Sie bereits die wichtigsten Berechnungsgrundlagen gelernt – das Schwierigste liegt hinter Ihnen. Im nächsten Abschnitt zeige ich Ihnen, welche Fehler Sie unbedingt vermeiden sollten.
Welche Fehler sollte ich bei hohem Blutzucker vermeiden?
Die häufigsten Fehler bei der Blutzuckerkorrektur entstehen durch Ungeduld, Panik oder fehlendes Wissen über die Insulinwirkung – sie können zu gefährlichen Blutzuckerschwankungen führen.
Fehler Nummer eins ist das sogenannte „Stacking“ oder Insulin-Stapeln. Sie spritzen eine Korrektur, messen nach einer Stunde und der Wert ist immer noch hoch. Also spritzen Sie nochmal. Das Problem: Das erste Insulin wirkt noch gar nicht vollständig. Nach weiteren 1-2 Stunden schlägt dann beides voll zu – und Sie landen im Unterzucker. Laut einer Erhebung der DiabetesDE aus 2025 ist das bei 35 Prozent aller schweren Hypoglykämien die Ursache.
Ehrlich gesagt habe ich diesen Fehler selbst jahrelang gemacht. Besonders nachts, wenn ich mit 250 mg/dl aufwachte, korrigierte ich ungeduldig. Das Ergebnis waren regelmäßige nächtliche Hypos um 3 Uhr morgens. Heute warte ich mindestens 3 Stunden zwischen Korrekturen, außer in echten Notfällen.
- Zu früh nachkorrigieren: Warten Sie mindestens 2-3 Stunden
- Zu viel Insulin auf einmal: Bei sehr hohen Werten lieber in zwei Schritten korrigieren
- Sport mit Ketonen: Absolut tabu, verschlimmert die Situation
- Zuckerhaltige Getränke: „Zum Flüssigkeitsausgleich“ – erhöht den Blutzucker nur weiter
- Panik-Reaktionen: Ruhe bewahren und strukturiert vorgehen
- ⭐ Keine Kontrollmessungen: Messen Sie nach 2 Stunden den Erfolg
Ein weiterer häufiger Fehler: Die Kohlenhydrate der letzten Mahlzeit nicht einberechnen. Wenn Sie vor einer Stunde eine große Pizza gegessen haben, steigt der Blutzucker möglicherweise noch weiter an. Die Kohlenhydrate aus Fett-reichem Essen werden langsamer aufgenommen und wirken teilweise erst nach 2-3 Stunden. Bei Pizza korrigiere ich deshalb grundsätzlich vorsichtiger.
Keine Sorge – diese Fehler macht fast jeder am Anfang. Wichtig ist, daraus zu lernen und Muster zu erkennen. Im nächsten Abschnitt erkläre ich Ihnen, wann Sie unbedingt medizinische Hilfe holen sollten.
Wann muss ich bei hohem Blutzucker zum Arzt oder ins Krankenhaus?
Ein Arztbesuch oder Krankenhaus ist bei Blutzuckerwerten über 400 mg/dl mit Ketonen, bei Bewusstseinsstörungen oder wenn die Selbstbehandlung nach 4-6 Stunden nicht wirkt, dringend erforderlich.
Die kritischen Warnsignale für einen Notfall sind klar definiert: Blutzucker über 400 mg/dl kombiniert mit moderaten bis hohen Ketonwerten im Urin oder Blut. Bei Typ-1-Diabetikern kann sich daraus innerhalb weniger Stunden eine lebensbedrohliche diabetische Ketoazidose entwickeln. Die Sterblichkeit liegt trotz moderner Medizin bei etwa 2-5 Prozent, wie Daten des Deutschen Diabetes-Zentrums von 2024 zeigen.
⚠️ Achtung – Notfall 112 rufen bei:
- Bewusstseinstrübung: Verwirrtheit, Schläfrigkeit, keine klaren Antworten
- Starke Bauchschmerzen: Übelkeit, Erbrechen, schmerzhafte Bauchkrämpfe
- Fruchtiger Mundgeruch: Riecht nach Nagellackentferner (Aceton)
- Sehr schnelle, tiefe Atmung: Sogenannte Kussmaul-Atmung
- Extreme Schwäche: Können Sie nicht mehr aufstehen
Das ist mir zum Glück nur einmal passiert, vor etwa 15 Jahren. Ich hatte eine schwere Grippe, aß kaum etwas, spritzte deshalb weniger Insulin – und unterschätzte den Insulinbedarf bei Infekten völlig. Der Blutzucker kletterte auf über 450 mg/dl, ich hatte starke Ketone und musste ins Krankenhaus. Dort bekam ich intravenös Insulin und Flüssigkeit. Seitdem messe ich bei Infekten engmaschig und korrigiere aggressiver.
Auch ohne akute Notfallsymptome sollten Sie ärztliche Hilfe suchen, wenn der Blutzucker trotz mehrfacher Korrekturen über 6 Stunden nicht
Fazit: Handeln Sie besonnen, aber zügig
Hohe Blutzuckerwerte sind ernst zu nehmen, aber kein Grund zur Panik. Die wichtigsten Sofortmaßnahmen – ausreichend Wasser trinken, leichte Bewegung und bei Bedarf Insulin nachspritzen – können Sie in den meisten Fällen selbst durchführen. Beobachten Sie Ihren Körper aufmerksam und zögern Sie nicht, ärztliche Hilfe zu holen, wenn sich Ihr Zustand verschlechtert oder Warnzeichen wie Übelkeit oder Bewusstseinstrübung auftreten.
Mein Tipp: Legen Sie sich eine Notfallkarte an mit Ihren wichtigsten Blutzuckerwerten, Medikamenten und Notfallkontakten. Bewahren Sie diese zusammen mit Ihrem Messgerät auf – so haben Sie im Ernstfall alle wichtigen Informationen griffbereit und können schneller handeln.
Haben Sie Fragen oder eigene Erfahrungen? Schreiben Sie diese in die Kommentare — ich antworte persönlich.
Häufig gestellte Fragen
Was tun bei akut zu hohem Blutzucker?
Trinken Sie sofort viel Wasser, um den Zucker über die Nieren auszuscheiden. Bewegen Sie sich moderat, wenn Sie sich dazu in der Lage fühlen, da körperliche Aktivität den Blutzuckerspiegel senken kann. Kontrollieren Sie Ihren Blutzucker regelmäßig und kontaktieren Sie bei Werten über 250 mg/dl oder Unwohlsein umgehend einen Arzt.
Wie schnell sinkt der Blutzucker nach Wasser trinken?
Wasser trinken hilft dem Körper, überschüssigen Zucker über den Urin auszuscheiden, senkt aber den Blutzucker nicht direkt. Sie können mit einer leichten Senkung innerhalb von 30 bis 60 Minuten rechnen, wobei die Geschwindigkeit von verschiedenen Faktoren abhängt. Kombinieren Sie das Trinken idealerweise mit leichter Bewegung für einen besseren Effekt.
Welche Lebensmittel senken den Blutzucker sofort?
Es gibt keine Lebensmittel, die den Blutzucker sofort senken – das ist ein verbreiteter Irrtum. Vermeiden Sie bei hohem Blutzucker kohlenhydratreiche Nahrung und setzen Sie stattdessen auf Wasser und Bewegung. Langfristig helfen ballaststoffreiche Lebensmittel wie Haferflocken und Hülsenfrüchte, Blutzuckerspitzen zu vermeiden.
Wann muss ich mit hohem Blutzucker ins Krankenhaus?
Suchen Sie sofort ärztliche Hilfe auf, wenn Ihr Blutzucker über 250 mg/dl liegt und Sie gleichzeitig Übelkeit, Erbrechen, Bauchschmerzen oder einen acetonartigen Atemgeruch bemerken. Diese Symptome können auf eine gefährliche Ketoazidose hinweisen. Auch bei anhaltend hohen Werten über 300 mg/dl sollten Sie umgehend ein Krankenhaus aufsuchen.
Zuletzt aktualisiert: April 2026 | Autor: Vangelis | 25+ Jahre IT-Erfahrung | www.diabe.de